I slutningen af 1995 udnævnte Verdenssundhedsorganisationen (WHO) den 24. marts til Verdens tuberkulosedag.
1 Forståelse af tuberkulose
Tuberkulose (TB) er en kronisk svælgsygdom, også kaldet "svælgsygdom". Det er en meget smitsom kronisk svælgsygdom forårsaget af Mycobacterium tuberculosis, der invaderer menneskekroppen. Den påvirkes ikke af alder, køn, race, beskæftigelse og region. Mange organer og systemer i menneskekroppen kan lide af tuberkulose, hvoraf tuberkulose er den mest almindelige.
Tuberkulose er en kronisk infektionssygdom forårsaget af Mycobacterium tuberculosis, som invaderer hele kroppens organer. Fordi det almindelige infektionssted er lungen, kaldes den ofte tuberkulose.
Mere end 90% af tuberkuloseinfektionen overføres via luftvejene. Tuberkulosepatienter smittes ved hoste, nysen og høje lyde, hvilket forårsager, at dråber med tuberkulose (medicinsk kaldet mikrodråber) udstødes fra kroppen og inhaleres af raske mennesker.
2 Behandling af tuberkulosepatienter
Lægemiddelbehandling er hjørnestenen i tuberkulosebehandling. Sammenlignet med andre typer bakterieinfektioner kan tuberkulosebehandling tage længere tid. Ved aktiv lungetuberkulose skal der tages antituberkulosemedicin i mindst 6 til 9 måneder. De specifikke lægemidler og behandlingsvarigheden afhænger af patientens alder, generelle helbredstilstand og lægemiddelresistens.
Når patienter er resistente over for førstelinjemedicin, skal de erstattes af andenlinjemedicin. De mest almindeligt anvendte lægemidler til behandling af ikke-resistent lungetuberkulose omfatter isoniazid (INH), rifampicin (RFP), ethambutol (EB), pyrazinamid (PZA) og streptomycin (SM). Disse fem lægemidler kaldes førstelinjemedicin og er effektive for mere end 80% af nyinficerede patienter med lungetuberkulose.
3 Spørgsmål og svar om tuberkulose
Q: Kan tuberkulose kureres?
A: 90% af patienter med lungetuberkulose kan helbredes, når de insisterer på regelmæssig medicinering og gennemfører den ordinerede behandling (6-9 måneder). Enhver ændring i behandlingen bør besluttes af lægen. Hvis du ikke tager medicinen til tiden og gennemfører behandlingsforløbet, vil det let føre til lægemiddelresistens over for tuberkulose. Når der opstår lægemiddelresistens, vil behandlingsforløbet blive forlænget, og det vil let føre til behandlingssvigt.
Q: Hvad skal tuberkulosepatienter være opmærksomme på under behandlingen?
A: Når du har fået stillet diagnosen tuberkulose, bør du modtage regelmæssig behandling mod tuberkulose så hurtigt som muligt, følge lægens anvisninger, tage medicin til tiden, tjekke regelmæssigt og opbygge selvtillid. 1. Vær opmærksom på hvile og styrk din ernæring; 2. Vær opmærksom på personlig hygiejne, og dæk mund og næse med køkkenrulle, når du hoster eller nyser; 3. Minimér at gå ud og bær en maske, når du skal gå ud.
Q: Er tuberkulose stadig smitsom efter helbredelse?
A: Efter standardiseret behandling falder smitsomheden hos patienter med lungetuberkulose normalt hurtigt. Efter flere ugers behandling vil antallet af tuberkulosebakterier i sputum være reduceret betydeligt. De fleste patienter med ikke-infektiøs lungetuberkulose gennemfører hele behandlingsforløbet i henhold til den foreskrevne behandlingsplan. Efter at have nået helbredelsesstandarden, kan der ikke findes tuberkulosebakterier i sputum, så de er ikke længere smitsomme.
Q: Er tuberkulose stadig smitsom efter helbredelse?
A: Efter standardiseret behandling falder smitsomheden hos patienter med lungetuberkulose normalt hurtigt. Efter flere ugers behandling vil antallet af tuberkulosebakterier i sputum være reduceret betydeligt. De fleste patienter med ikke-infektiøs lungetuberkulose gennemfører hele behandlingsforløbet i henhold til den foreskrevne behandlingsplan. Efter at have nået helbredelsesstandarden, kan der ikke findes tuberkulosebakterier i sputum, så de er ikke længere smitsomme.
Tuberkuloseopløsning
Macro & Micro-Test tilbyder følgende produkter:
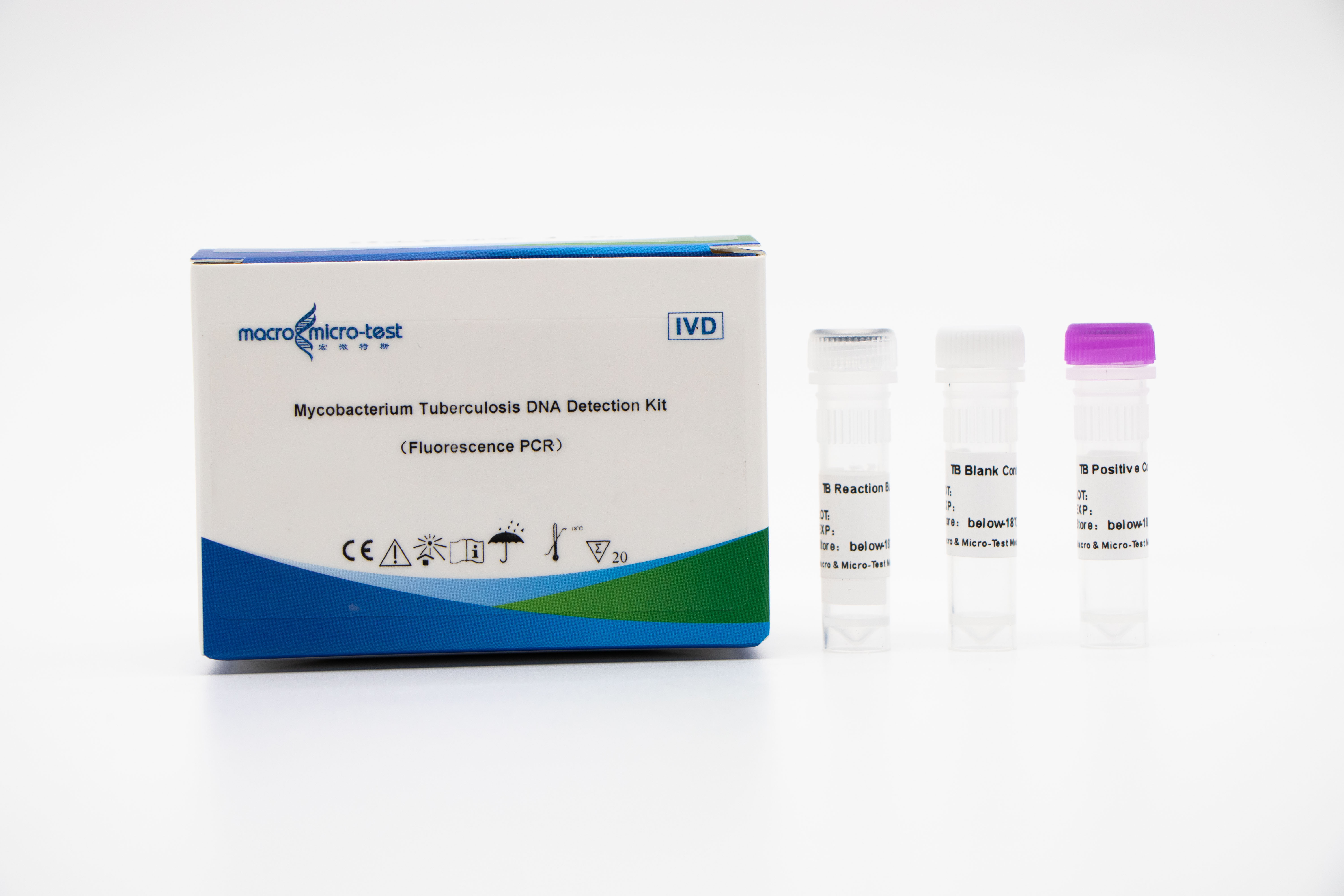
Detektion afMTB (Mycobacterium tuberculosis) nukleinsyre
1. Indførelsen af intern referencekvalitetskontrol i systemet kan overvåge den eksperimentelle proces omfattende og sikre den eksperimentelle kvalitet.
2. PCR-amplifikation og fluorescerende probe kan kombineres.
3. Høj følsomhed: den minimale detektionsgrænse er 1 bakterie/ml.
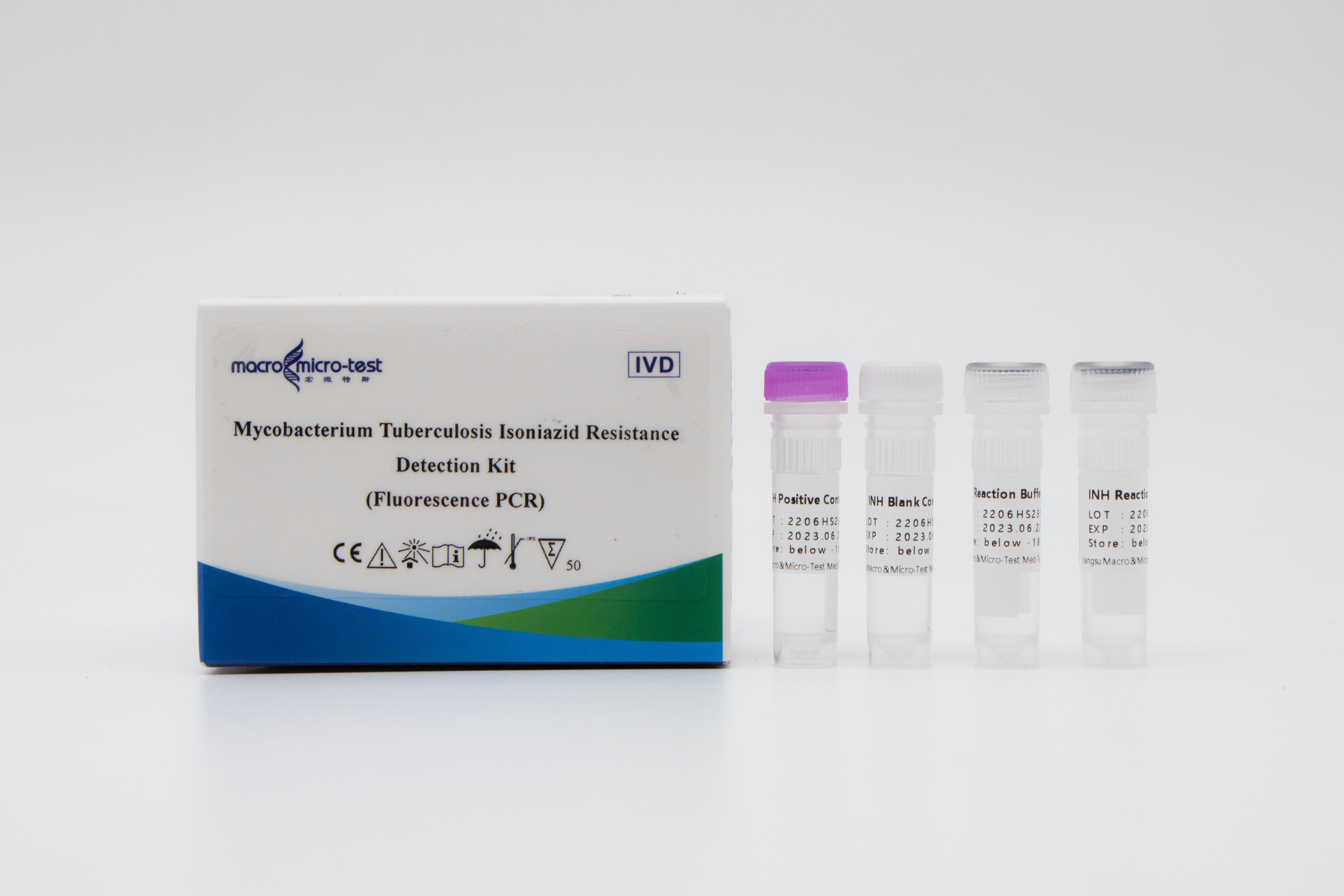
Detektion afisoniazidresistens i MTB
1. Indførelsen af intern referencekvalitetskontrol i systemet kan overvåge den eksperimentelle proces omfattende og sikre den eksperimentelle kvalitet.
2. Et selvforbedret amplifikationsblokerende mutationssystem blev anvendt, og metoden med at kombinere ARMS-teknologi med fluorescerende probe blev anvendt.
3. Høj følsomhed: Den minimale detektionsgrænse er 1000 bakterier/ml, og de ujævne lægemiddelresistente stammer med 1% eller flere mutantstammer kan detekteres.
4. Høj specificitet: Der er ingen krydsreaktion med mutationerne af (511, 516, 526 og 531) fire lægemiddelresistenssteder i rpoB-genet.
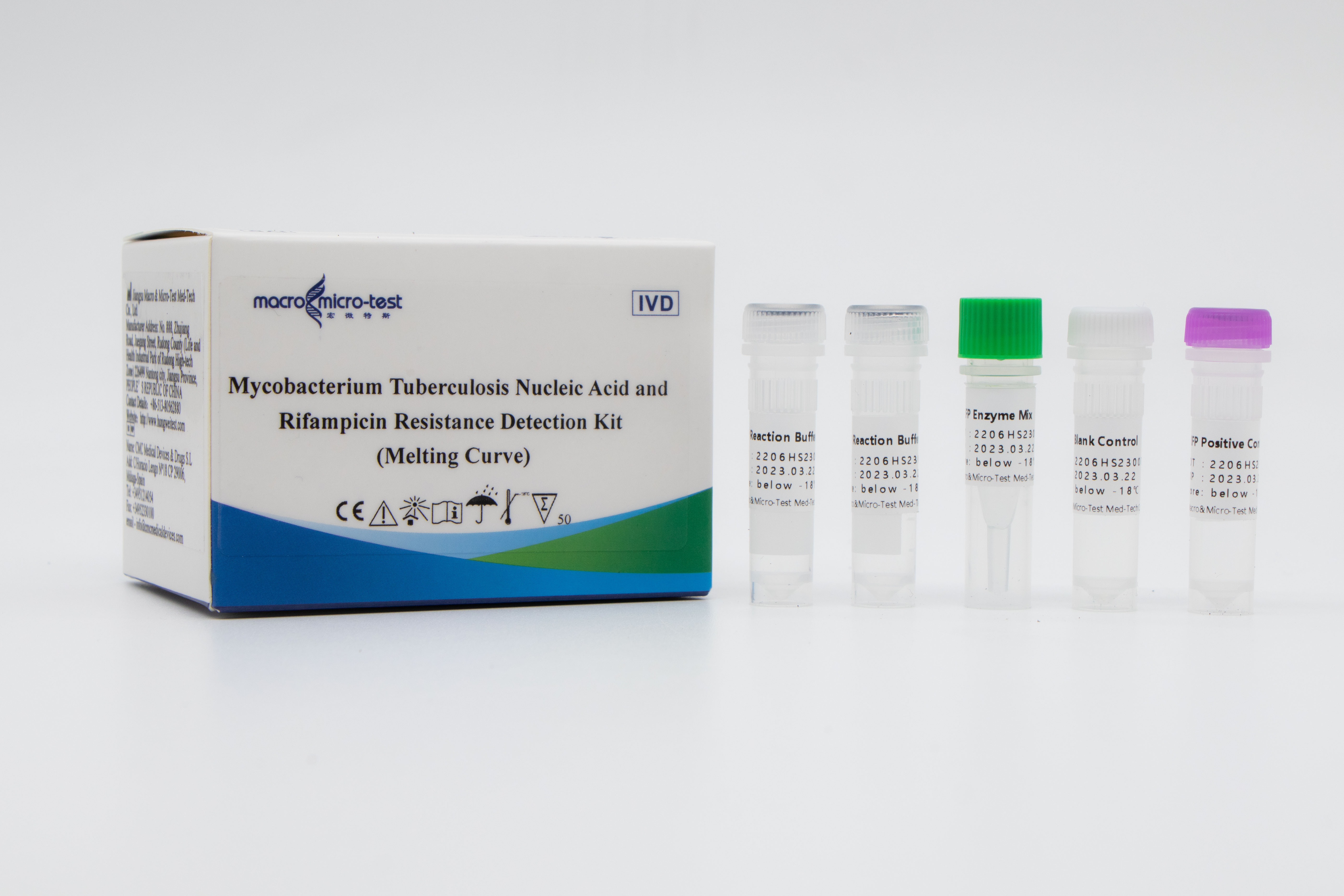
Detektion af mutationer afMTB- og rifampicinresistens
1. Indførelsen af intern referencekvalitetskontrol i systemet kan overvåge den eksperimentelle proces omfattende og sikre den eksperimentelle kvalitet.
2. Smeltekurvemetoden kombineret med lukket fluorescerende probe indeholdende RNA-baser blev anvendt til in vitro-amplifikationsdetektion.
3. Høj følsomhed: den minimale detektionsgrænse er 50 bakterier/ml.
4. Høj specificitet: ingen krydsreaktion med det humane genom, andre ikke-tuberkuløse mykobakterier og pneumonipatogener; mutationssteder for andre lægemiddelresistente gener af vildtype mycobacterium tuberculosis, såsom katG 315G>C\A og InhA -15 C>T, blev påvist, og resultaterne viste ingen krydsreaktion.
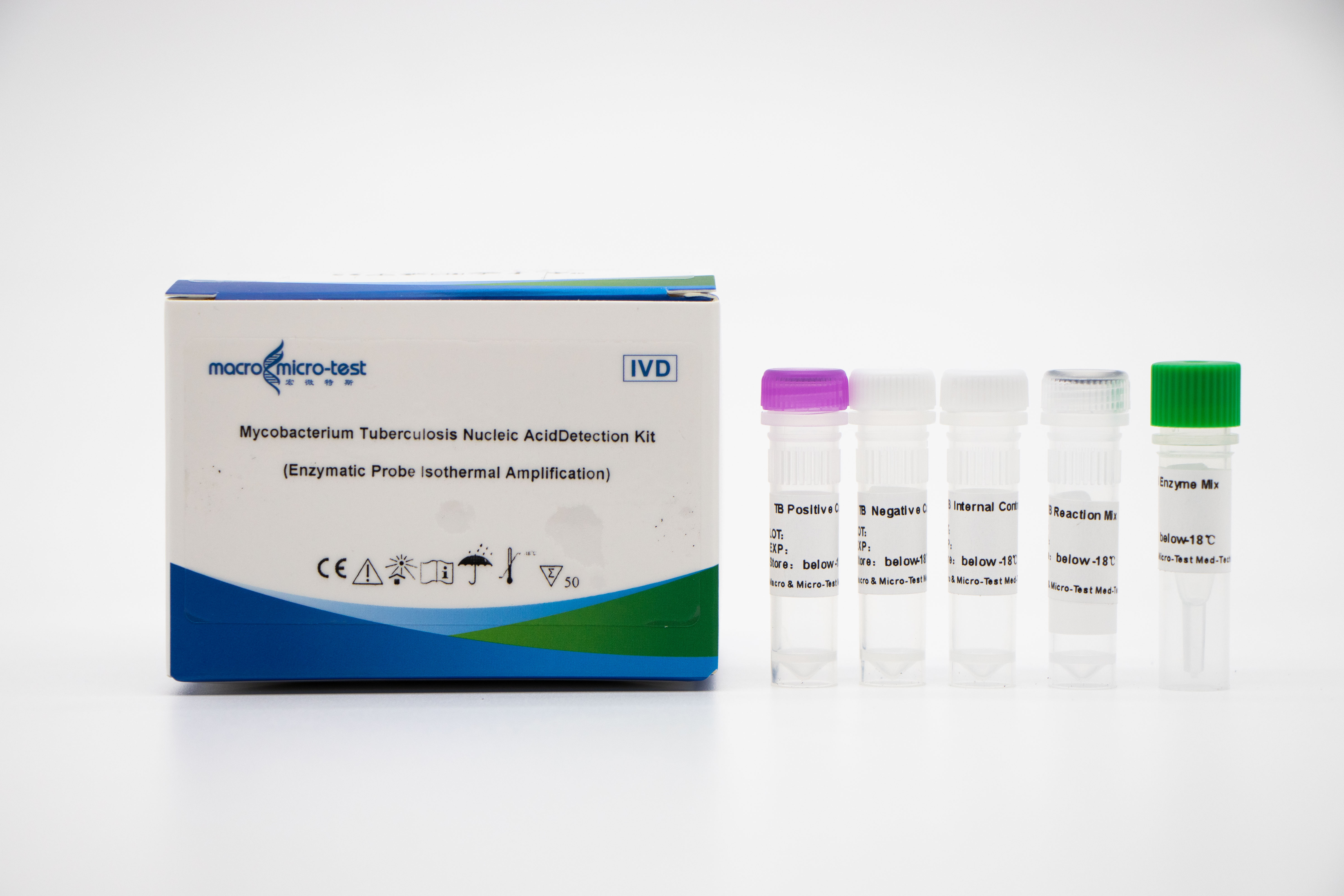
MTB-nukleinsyredetektion (EPIA)
1. Indførelsen af intern referencekvalitetskontrol i systemet kan overvåge den eksperimentelle proces omfattende og sikre den eksperimentelle kvalitet.
2. Enzymfordøjelsessonden anvender en metode til forstærkning ved konstant temperatur, og detektionstiden er kort, og detektionsresultatet kan opnås på 30 minutter.
3. Kombineret med Macro & Micro-Test prøvefrigørelsesmiddel og Macro & Micro-Test nukleinsyreamplifikationsanalysator med konstant temperatur er den nem at betjene og egnet til forskellige scener.
4. Høj følsomhed: den minimale detektionsgrænse er 1000 kopier/ml.
5. Høj specificitet: Der er ingen krydsreaktion med andre mykobakterier af ikke-tuberkulose-mykobakteriekomplekset (såsom Mycobacterium kansas, Mycobacterium Sukarnica, Mycobacterium marinum osv.) og andre patogener (såsom Streptococcus pneumoniae, Haemophilus influenzae, Escherichia coli osv.).
Opslagstidspunkt: 22. marts 2024